滲出性中耳炎
滲出性中耳炎
1)滲出性中耳炎とは
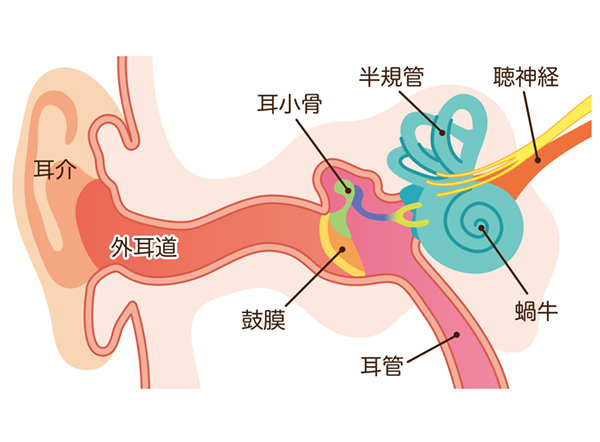
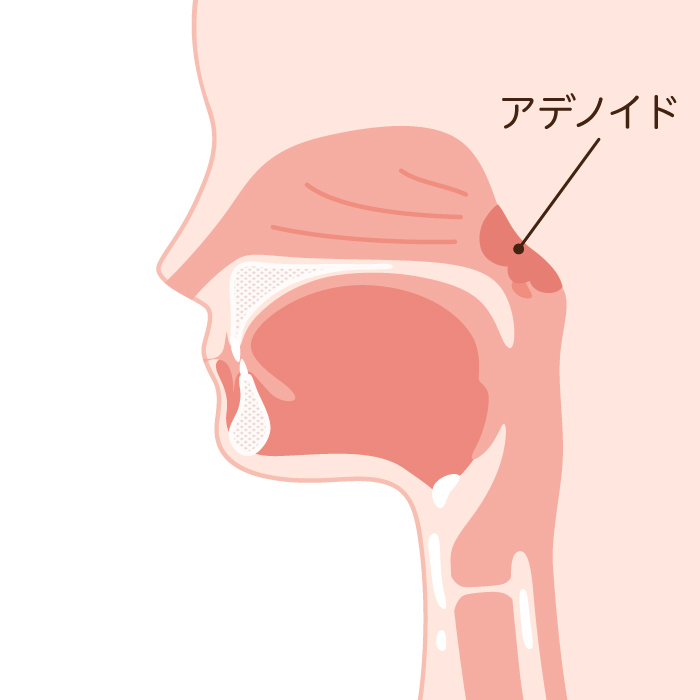
中耳(鼓膜の奥)に膿ではなくさらっとした液体(滲出液)がたまる中耳炎のことを言います。急性中耳炎の後や、鼻や喉に炎症を起こした後などで耳管が狭くなったときに起こりやすいです。さらに、アデノイド増殖症(鼻の奥にあるリンパ組織が大きくなること)も原因のひとつとなります。
2)診断
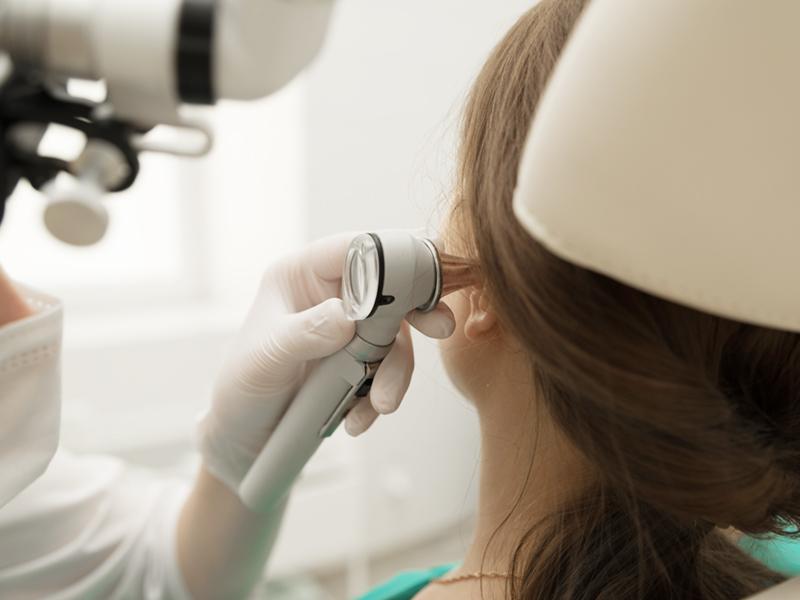
耳鼻咽喉科で耳をのぞくと、鼓膜の奥に液体がたまっているのが確認されます。鼓膜が黄色〜茶色っぽく見えたり、光の反射が鈍く見えたりすることがあります。鼓膜が大きく凹み、耳の奥にくっつくような状態になることもあります。

難聴の程度を調べます。子どもの場合は簡易的な聴力検査や、遊び感覚で行う検査を使うこともあります。
鼓膜の動きを調べることで、中耳に液体がたまっているかどうかが客観的にわかります。


3)まず行う治療
滲出液の排泄を促す薬や、アレルギーが関係している場合は抗アレルギー薬を内服して経過をみます。
滲出性中耳炎は、鼻の炎症と関係が深いため、鼻炎や副鼻腔炎の治療も同時に行います。
多くの場合、数か月で自然に治ることもあるため、しばらく定期的に耳の状態を確認します。
4)改善が見られない場合
主に成人で上気道炎などが原因で短期的に発症した病態と考えられ、液体が多く、難聴が強い場合には、鼓膜に小さな切開を加えて液体を外に出すことがあります。滲出液が消失すれば聴力は改善しますが、穴が塞がるとまた再発することがあります。
5)チューブ留置の適応
以下のような場合に、換気チューブ留置術が検討されます。

- 滲出液が3か月以上持続している
- 聴力低下が続いている(特に子どもの言葉の発達に影響する場合)
- 鼓膜が病的な状態が続いている場合
- 鼓膜切開を行なっても再び滲出液がたまる場合
6)換気チューブ留置術とは
鼓膜に穴を開けて小さなチューブを入れて新たな換気ルートを作り、空気の通りを良くして滲出液がたまらないようにする治療です。
- 手術は短時間で、基本的に局所麻酔下で行われますが、小さいお子さんは入院のうえ全身麻酔下で行われます。
- チューブは自然に脱落することが多いですが、小児の場合は2年程度留置する必要があると言われており、再手術になることもあります。
- 水泳をする際は耳に水が入らないよう耳栓を使用してください。
7)換気チューブ留置術のデメリット
- チューブが入っている間、耳だれが出やすくなることがあります。
- チューブが取れたあとは自然に穴がふさがりますが、まれに鼓膜に穴が残ることがあります。
- 再発する場合には、再度チューブを入れる手術が必要になることがあります。
8)アデノイド切除について
4歳以上のお子さんでアデノイド増殖症が原因と考えられる場合は、チューブ留置と同時にアデノイドの切除を行います。
まとめ
滲出性中耳炎は自然に治ることもありますが、長引くと子どもの聞こえや言葉の発達に影響します。そのため、診察・聴力検査・内服治療を行いながら経過をみて、必要に応じて換気チューブ留置術やアデノイド切除術を選択します。特にクリニックでは経過を見ながら大きな病院での治療が必要かどうか判断し、そのタイミングを見計らってご紹介します。術後は病院と連携し、クリニックで経過観察とチューブの管理を行います。